[ad#ad4]
◆アメリカ理学療法士協会も栄養重視へ
先日、アメリカ理学療法士協会のホームページに「栄養と理学療法」というページが設置されました。
そのなかに以下のような記載があります(わたしは英語が読めませんので、グーグル翻訳にかけて意訳しました)。
栄養と理学療法
食事(療法)と栄養は、理学療法士が管理する多くの健康状態の重要な要素のひとつです。さらに、理学療法士のケアを受けているあいだの栄養は、回復と機能に直接影響を与えるでしょう。
理学療法士は、患者やクライアントの栄養摂取量や食事パターンに関心を持ち、対応することが望まれます。栄養は理学療法士が専門的に実践する職分の一部です。
APTA(アメリカ理学療法士協会)の立場は、「理学療法士が実践する範囲内で、患者やクライアント、コミュニティに食生活や栄養に関する情報をスクリーニングし提供する役割」であるということです。(中略)
理学療法士は、働いている州の栄養に関する法律を確認する必要があります。さらに、各理学療法士は、栄養および食事療法のサービスに従事するまえに、自分の実践範囲を考慮する必要があります。
栄養をしっかりスクリーニングし、栄養状態などを踏まえて理学療法をおこなうことが重要とのことです。
しかし、理学療法士という資格の範囲内で適切に実践することに注意しましょうとも書いています。
◆リハビリテーション栄養とは
近年、日本でもリハビリテーション栄養(以下、リハ栄養)の重要性が強調されています。
リハ栄養というのは、以下のように定義されています。
栄養状態も含めて国際生活機能分類(International Classsification of Functioning,Disability and Health:ICF)で評価を行ったうえで、障害者や高齢者の機能、活動、参加を最大限発揮できるような栄養管理を行うことである。リハ栄養はスポーツ栄養のリハ版といえる。
(治療を支える疾患別リハビリテーション栄養)
リハ栄養の発展に関しては、横浜市立大学附属市民総合医療センターの若林秀隆医師や熊本リハビリテーション病院の吉村芳弘医師などが尽力されています。
若林医師の功績は、日本リハビリテーション栄養研究会(本年5月からは、日本リハビリテーション栄養学会)設立、リハビリ栄養の多数の著書・論文執筆、SNSでの情報発信など枚挙に暇がありません。
ちなみに日本リハビリ栄養研究会の無料会員募集が17日までですので、興味があるかたは急いで登録しましょう。
◆リハ栄養フォーラム・高松での特別講演
わたしも以前、研究会が定期的に主催している「リハ栄養フォーラム」に参加させてもらいました。非常に貴重な知見を数おおく学ぶことができました。
今年は、あと米子・福岡・東京などで開催されるようですので、興味がある方は参加してみてはいかがでしょうか?(→リハ栄養フォーラム2017)
2014年に高松で開催された若林医師の特別講演も参加しました。いまは退職されたリハビリ科の主任と聴きにいきましたが、懐かしい思い出です。

会場の写真/第29回香川メタボリッククラブ(2014年7月19日)
◆アルブミンは栄養指標ではない
以前書いた記事(参照:アルブミンが低い原因~低栄養?炎症?)の内容も、リハ栄養フォーラムなどで語られていたと思います。
この記事は理学療法士だけでなく、栄養士さんや看護師さんからも反響がありました。おそらく知らない人が多かったからだろうと思います。知ってたら「あたり前じゃん」って、反響なんかおきないと思いますから。
◆栄養を知らずして、理学療法なし
炎症や手術などの侵襲時には、体内の異化(分解)が亢進しています。このときに、抵抗運動(レジスタンストレーニング)といった運動療法を実施するのは非合理的です。
異化期は筋肉の分解が亢進している時期ですから、抵抗運動による筋肉量増加を期待できないからです。筋トレよりは、廃用性筋萎縮などの合併症を予防するために、離床と2~3メッツ以下の活動を行うほうが望ましいとされています。
こういった栄養生理学的な側面を知らずに、「廃用防止のためガンガン運動療法だぁ~!」みたいになると、患者さんはむだに疲れてしまいますよね。
そうなってしまうと、専門職の任務である「最適解を提示する」とは、かけ離れたものになってしまいます(参照:変形性股関節症のリハビリ 踵接地を意識しよう)。
リハ栄養・アメリカ理学療法士協会も提言しているように、栄養と理学療法は切っても切れない関係です。
栄養を知らずして、理学療法はないのです。
◆運動器疾患にも栄養が関係している
近年、運動器疾患と代謝の関係の報告が相次いでいて、「metabolic oseteoarthritis(代謝性関節症)」などとも称されています(3)。
運動器というと、メカニカルなものを想像しがちですよね。重心や○○モーメントのような。しかし、運動器疾患にも栄養(代謝)が関係しているのです。
Zhuoらの報告には以下の図が掲載されています(4)。
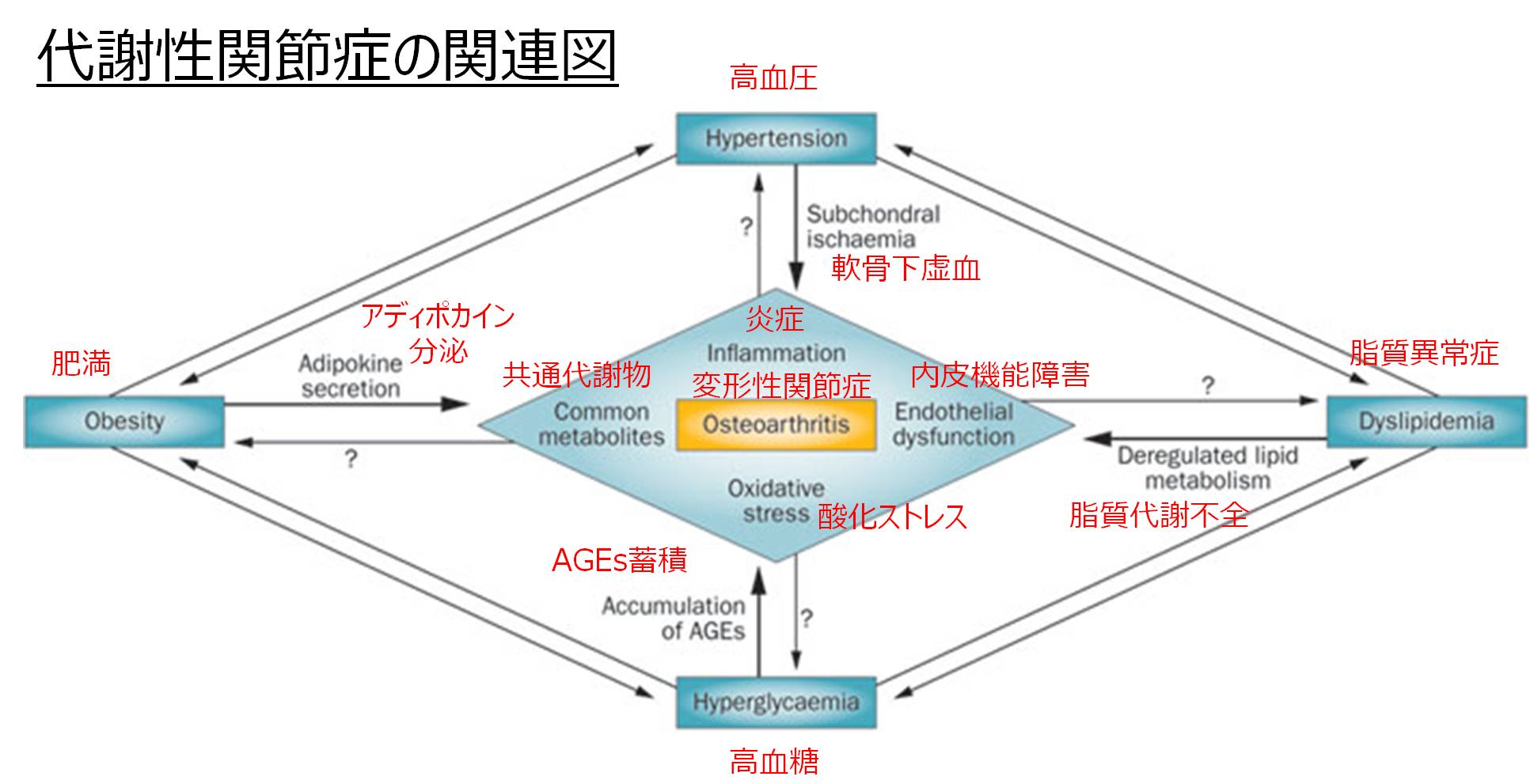
資料(3)引用改編
図を見てもらえればわかるように、変形性関節症にいたるまでに肥満・高血圧・脂質異常症・高血糖といった代謝疾患が相互的に関係しています。これらの代謝疾患に、栄養が関係しているのは自明ですね。
したがって、これからの運動器疾患の栄養指導は、理学療法士も今以上に関心をよせ、知識を深める必要があるのではないでしょうか?
「体重を減らしましょう」といったステレオタイプな指導だけではなく、細かな食事内容なども聴取することが欠かせなくなる可能性もあります。もちろん、理学療法士だけでは難しいので、医師や栄養士、看護師などと連携しつつになると思います。
また、日本ではYoshimuraらの報告があります(5)。
研究開始時の1690人のうち、最初のフォローアップにも参加した1384人(男性:466人、女性918人)の筋骨格系疾患、代謝成分などを分析したものです。
結果は以下のようになりました。
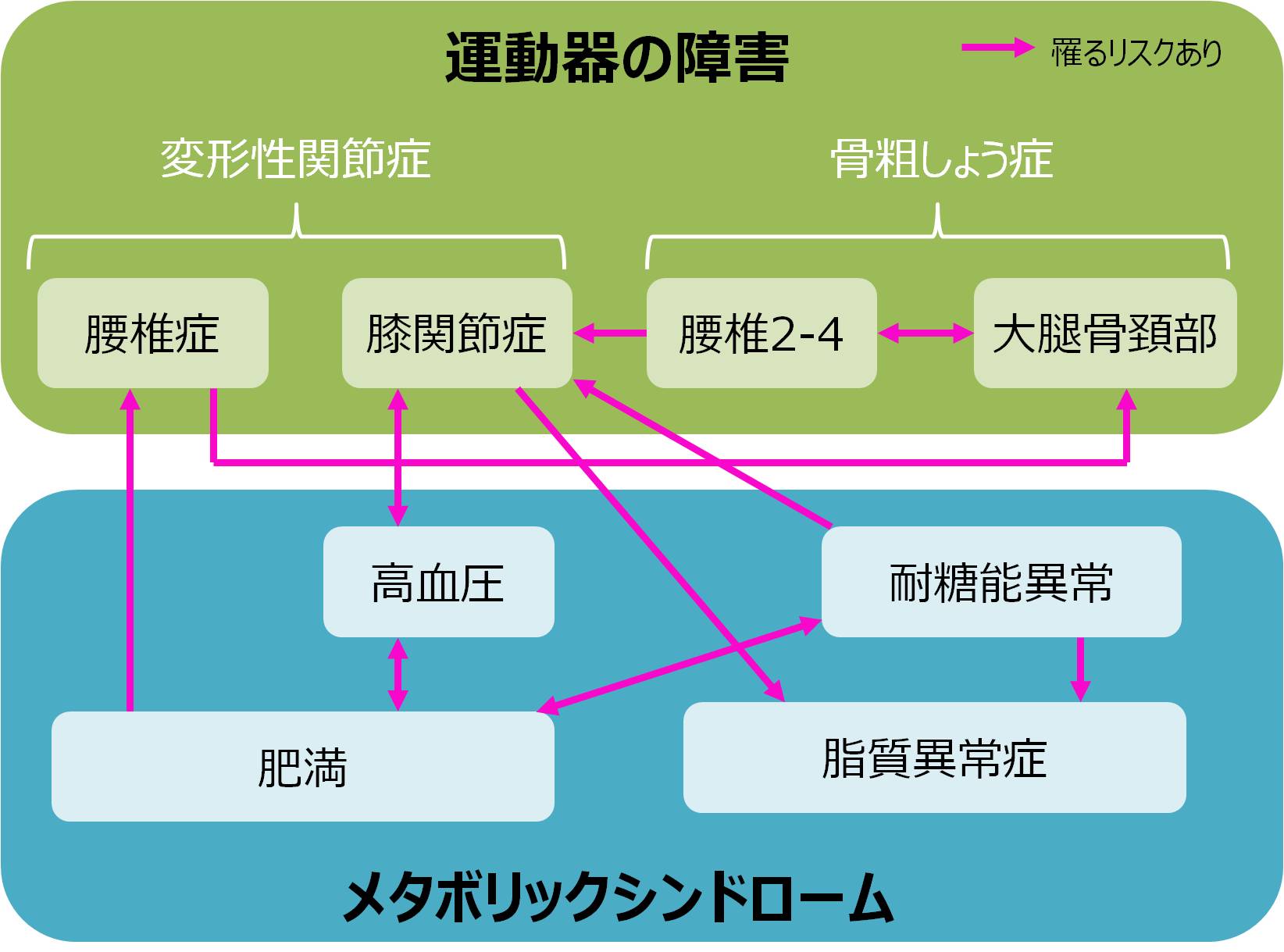
資料(4)参照作成、資料(5)出典
研究によれば、運動器疾患とメタボリックシンドローム(代謝症候群)のあいだに、相互の関連があることがわかりました。
たとえば、変形性膝関節症(膝OA)と高血圧。
膝OAがあると高血圧になりやすく、高血圧があると膝OAになりやすいということです。
では、高血圧はなにが問題でおこるのでしょうか?
○塩分の摂取量?
○ミネラル(ナトリウム・カリウム)のバランス?
○血管壁の弾性低下?
血管壁が老化しているということは、酸化ストレスやタンパク質不足も関係してくるかもしれません。では、タンパク不足を血液検査で確認して……、みたいな流れが生じることも考えられます。
このように栄養学的なことも、フツーに診るような時代がくるかもしれません。
[ad#ad7]
◆入院患者の低栄養の割合(データ)
アメリカで、リハビリテーションにたずさわる医師やコメディカルが読んでいる「リハビリテーション シークレット(Physical Medicine & Rehabilitation Secret)」には、以下のような記載があります。
栄養障害は、健康そうな、思いもよらない患者にも起こりうる。米国での入院患者の栄養障害の頻度は30%から50%の間である。
食事や栄養の欠乏は微妙な形で潜在性に生じていることが多い。リハビリテーション患者は長期の入院が必要な慢性疾患を長期間有しているので、栄養障害はしばしばみられる。
アメリカの入院患者のうち、30%~50%に栄養障害が認められるとのことです。
では、日本の入院患者の栄養状態はどうなっているのでしょうか。さきほどの若林医師は、廃用症候群と診断された65歳以上の169人を対象にして、栄養状態を評価しました(7)。
結果は以下のようになりました。
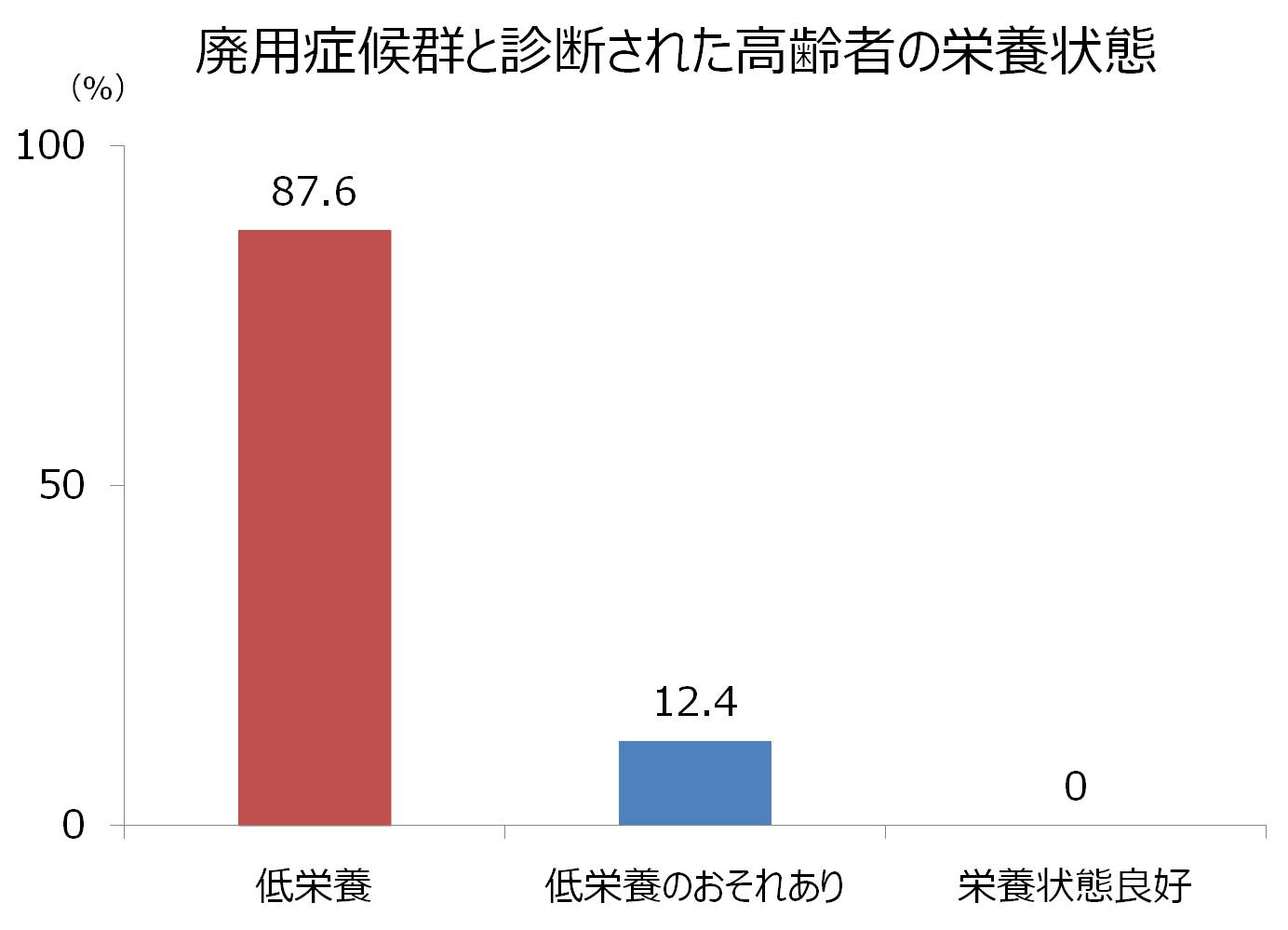
資料(7)より作成
低栄養が87.6%、低栄養のおそれありが12.4%、栄養状態良好は0%でした。母数が少ないですが、栄養状態が良好な人がひとりもいないというのは驚愕ですね。
みなさんは患者さんの栄養状態を把握してますか?
◆日本の研究者は栄養に興味なし!?
栄養の重要性がわかってきたと思いますが、日本の栄養にたいする研究はどうなっているのでしょうか?
佐々木敏医師が「欧米5か国と日本における食事と健康に関連する研究論文数の推移」を調査しています(8)。
それによれば、日本が発表した「食事と健康に関する論文」の数は最下位でした。
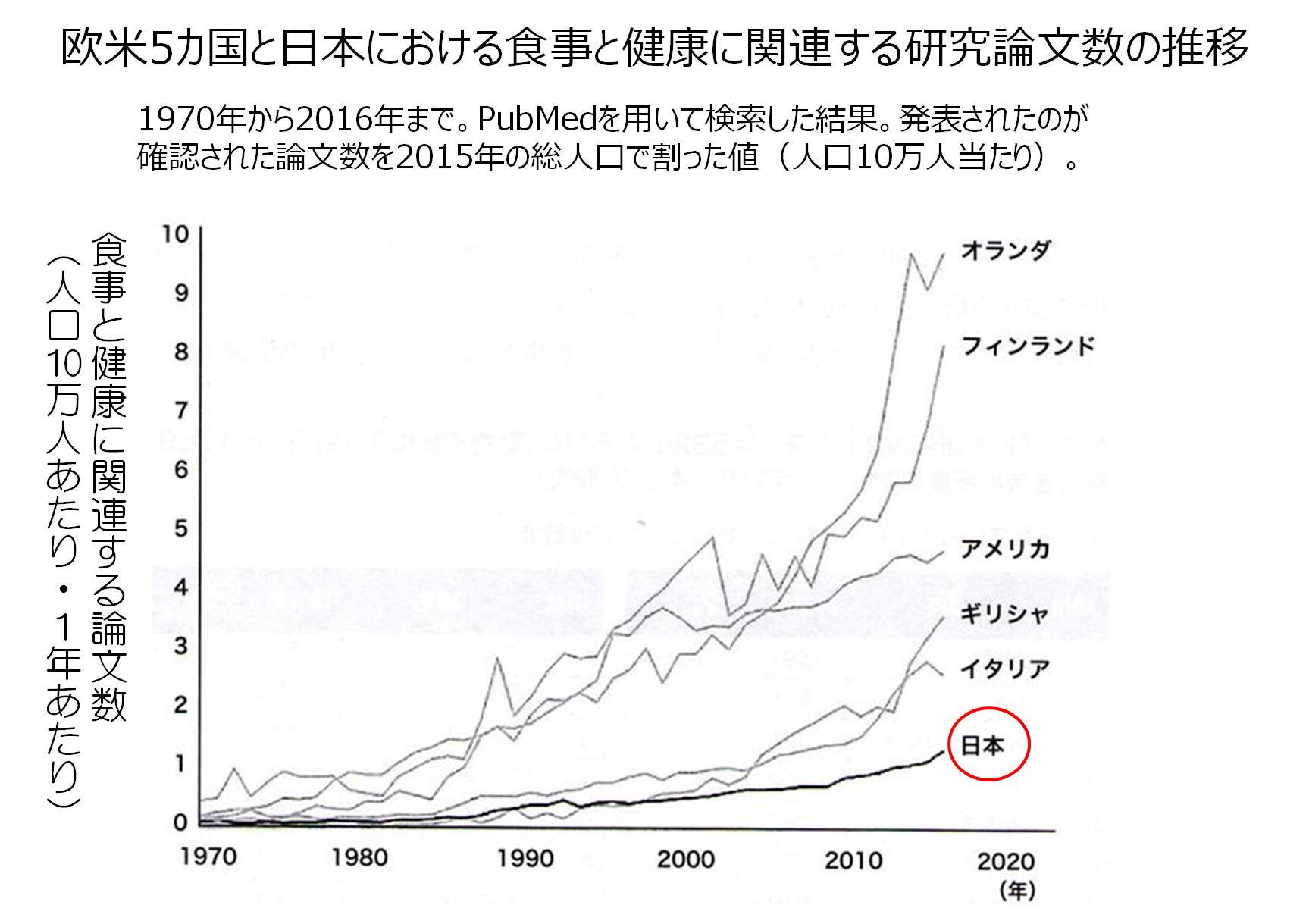
資料(8)引用改編
いまのところ栄養の研究は遅れているのかもしれません。これから栄養の研究がどうなっていくのか、気にかかるところです。
ただ、リハビリテーション栄養の認知度も向上してきていますし、これから発展していくかもしれません。
◆追記(2017年7月17日)
この記事をアップしてから、いろいろと反響がありました。
反響の原因としてとくに大きかったのは、記事のなかでも紹介したリハ栄養の第一人者である若林秀隆医師が、SNS(Twitter・Facebook)で本記事をシェアしてくださったことです。
Facebook(日本リハビリテーション栄養学会)
ブログ:理学療法士SGMの備忘録よりリハビリ栄養を診れない理学療法士は時代遅れになるという記事です。リハ栄養についてまとまった記事になっていますので、一読の価値ありです。ただ、実際に時代遅れになるかどうかはわかりません(笑)。https://t.co/WAMeZ2GA8Q
— 若林秀隆 (Hidetaka Wakabayashi) (@HideWakabayashi) July 15, 2017
一読の価値ありとお墨付きまでいただきました。ホントにありがたいことです。
【資料】
(1)治療を支える疾患別リハビリテーション栄養、森脇久隆ら編集、南江堂、2016
(2)Revealed aspect of metabolic osteoarthritis.[PMID:27453640]
(3)Metabolic syndrome meets osteoarthritis.[PMID:22907293]
(5)Mutual associations among musculoskeletal diseases and metabolic syndrome components: A 3-year follow-up of the ROAD study.[PMID:25411893]
(6)リハビリテーション シークレット、道免和久ら監訳、メディカル・サイエンス・インターナショナル、2005
(7)若林秀隆:高齢者の廃用症候群の機能予後とリハビリテーション栄養管理.静脈経腸栄養、Vol28 No5 21-26,2013
(8)佐々木敏:日本人の食事摂取基準の特徴と課題.食と医療、創刊1号 24-31,2017
[ad#ad3]