◆はじめに
ビタミンDが骨粗鬆症(骨折・転倒)や循環器疾患、がん、死亡リスク、感染症など多くの疾患に影響していることが判明してきています。
今回は、ビタミンDと骨粗鬆症(骨折)、転倒、筋力などの関連性について紹介したいと思います。
[ad#ad5]
◆ビタミンD不足の人は多い
大半の人がビタミンDが欠乏・不足しているということは、以前の記事でも紹介しました(『日光によるビタミンDの生成と不足・欠乏の判定指針について』参照)。
入院患者(高齢者、慢性疾患がある、栄養摂取不足)の57%にビタミンD欠乏が認められたという報告もあります(1)。この研究では、欠乏判定を25(OH)Dが15ng / mL以下としているので、現在の日本の判定指針に則ると、さらにパーセンテージがあがるかもしれません。
ビタミンDの欠乏・不足というのは、臨床において身近なものである可能性が高いですね。
◆ビタミンDと骨折のエビデンス
ビタミンDの機能として60以上の遺伝子を制御をすることもわかっていますが(2)、よく知られているのは、体内のカルシウムとリンの恒常性を維持することです。
つまり、ビタミンDが不足・欠乏すると、カルシウムやリンの恒常性の維持がむずかしくなり、骨へ影響がでてくるわけです。
さて欧米では、ビタミンDの投与による骨密度や骨折に関する介入研究が多くおこなわれており、メタ・アナリシスやシステマティックレビューも報告されています。
2009年のメタ・アナリシスによれば、骨折予防への有効性が示されたビタミンD投与量は700~800IU(17.5㎍~20㎍)/日、25(OH)D(血中濃度)は24ng/mL程度とされています(500~1200mg/日のカルシウム併用)(3)。
以下の図を見てください。
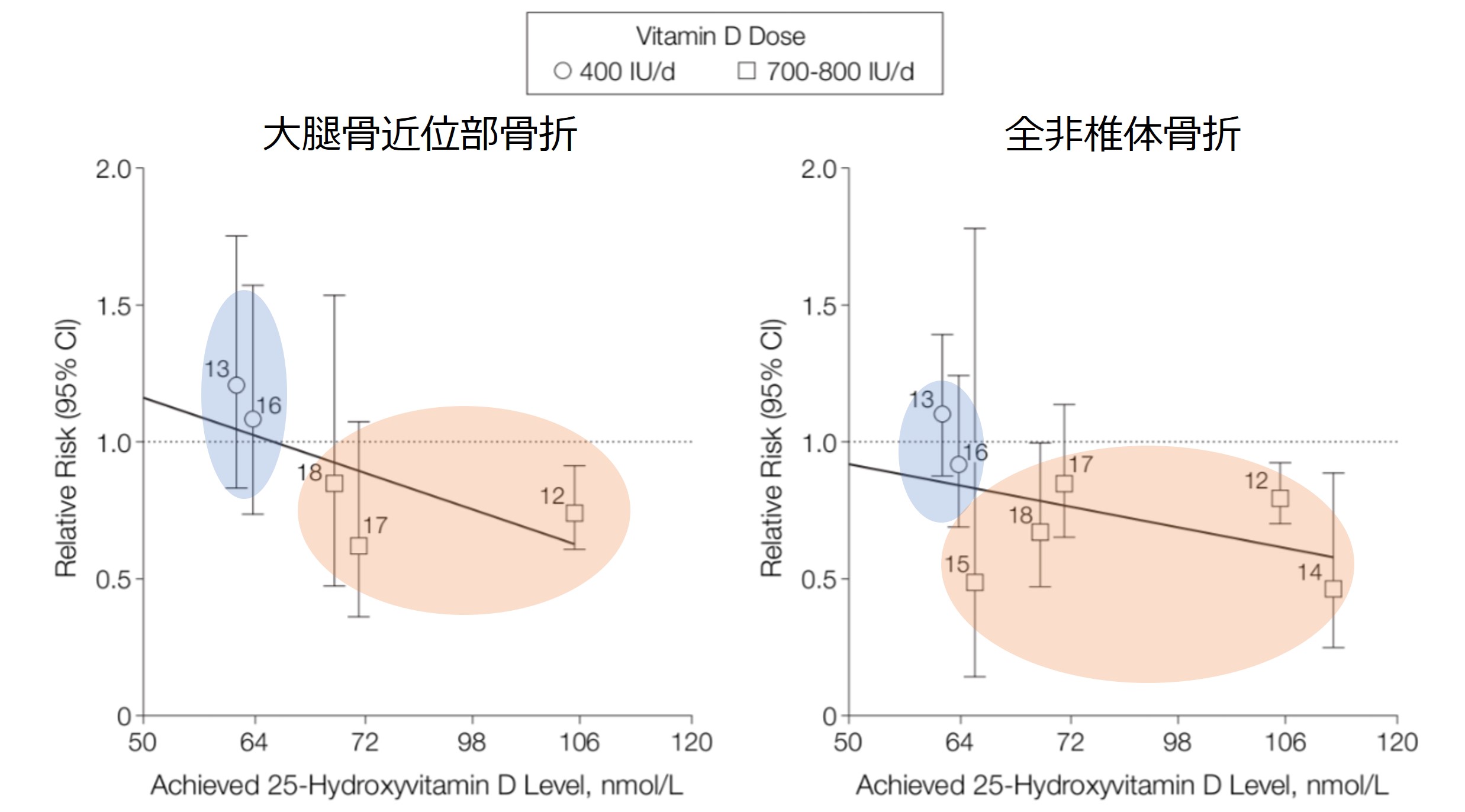
資料(4)より引用改編
これによると、青い部分の400IU(10㎍)では骨折を抑制できていませんが、赤い部分の800IU(20㎍)では有意に骨折を抑制できているのがわかります(4)。
つまり、ビタミンD投与量が700~800IU(17.5㎍~20㎍)/日、25(OH)D(血中濃度)が24ng/mL程度というのは、目標値というよりもビタミンDを有効にするための必要最低限の量であると考えるのが妥当であると思われます。つまり、病状によってはこれよりも多い量を投与したり、高い血中濃度を目指すのが適切であろうと考えられるわけです。
ビタミンDの効果が少ない・ないというような報告は、投与量が少ない可能性が多いなぁと思いますね。もちろんビタミンDを投与すればいいというだけでなく、カルシムやたんぱく質なども重要であるのは言わずもがなです。
【その他の報告】
・ビタミンDを投与したが、高齢女性の運動機能・身体機能はプラセボ群と変わりなかった。[PMID:20305368]しかし、この研究ではビタミンDは400IUの投与となっており、投与量の不足が考えられます。
・1日約20㎍以上の摂取で、股関節部骨折の危険率が有意に10%低下した(ハザード比0.90、95%信頼区間0.80〜1.01)。非椎体骨折のリスクの7%の減少(ハザード比0.93、95%信頼区間0.87〜0.99)。[PMID:22762317]
・60歳以上を対象にした5つの試験のメタ・アナリシス。ビタミンDにより転倒の骨折を22%(調整オッズ比0.78、95%信頼区間0.64-0.92)有意に抑制していた。[PMID:15113819]
◆ビタミンDと転倒のエビデンス
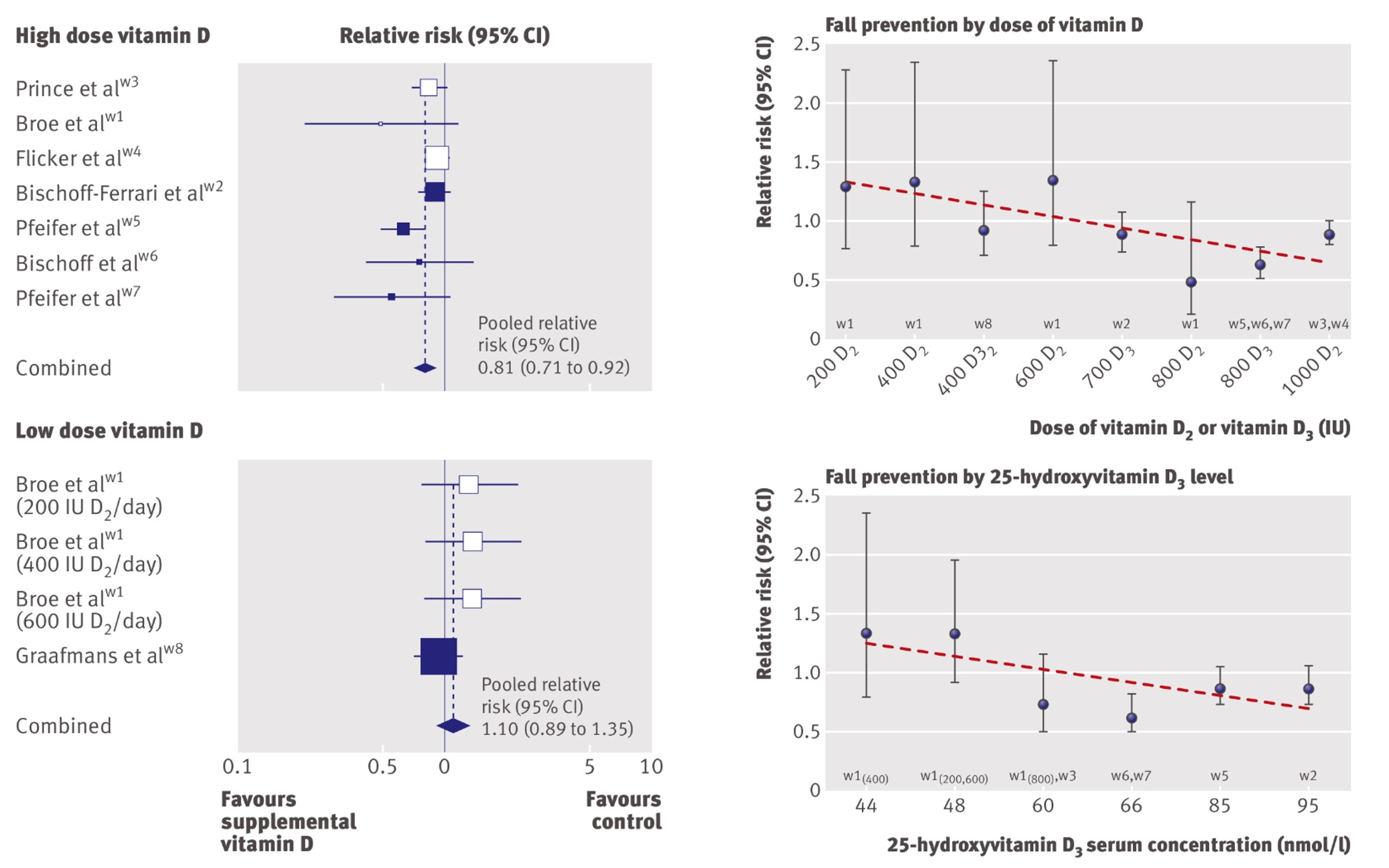
資料(5)より引用
高齢者を対象にしたメタ・アナリシスによれば、ビタミンDを700~1000IU(17.5~25㎍)/日を投与、25(OH)D濃度が24ng/mL程度で、有意に転倒予防効果があったとされています(5)。
この分析でも、投与量が少ないと効果がなかったことが判明しており、ビタミンD投与量・25(OH)D濃度の増加にともない転倒リスクが減少する傾向がありました。
また、10の文献を調査したシステマティックレビューでは、ビタミンD投与により、カルシウム単独またはプラセボ群と比較して、転倒が14%減少することが報告されています(6)。
◆ビタミンDと筋力のエビデンス
筋肉をふくめ、体内のすべての組織にビタミンDの受容体があることが判明しています(7)。つまり、ビタミンDは筋肉にも関係しているわけですね。
2012年、イギリスのサッカー選手を対象にした研究があります(8)。11人のサッカー選手(平均年齢18歳)に1日5000IU(125㎍)のビタミンDを8週間にわたり摂取してもらい、血液中のビタミンD濃度を向上させました。
そして、ベンチプレスとバックスクワットのウエイトをプラセボ群と比較すると、有意差はなかったものの、ビタミンD群のほうが増加している傾向がありました(ちなみに10mスプリング・垂直跳びといったパフォーマンスは有意に向上)。
ベンチプレス:プラセボ群2.5kg・ビタミンD群6.5kg
バックスクワット:プラセボ群3kg・ビタミンD群9kg
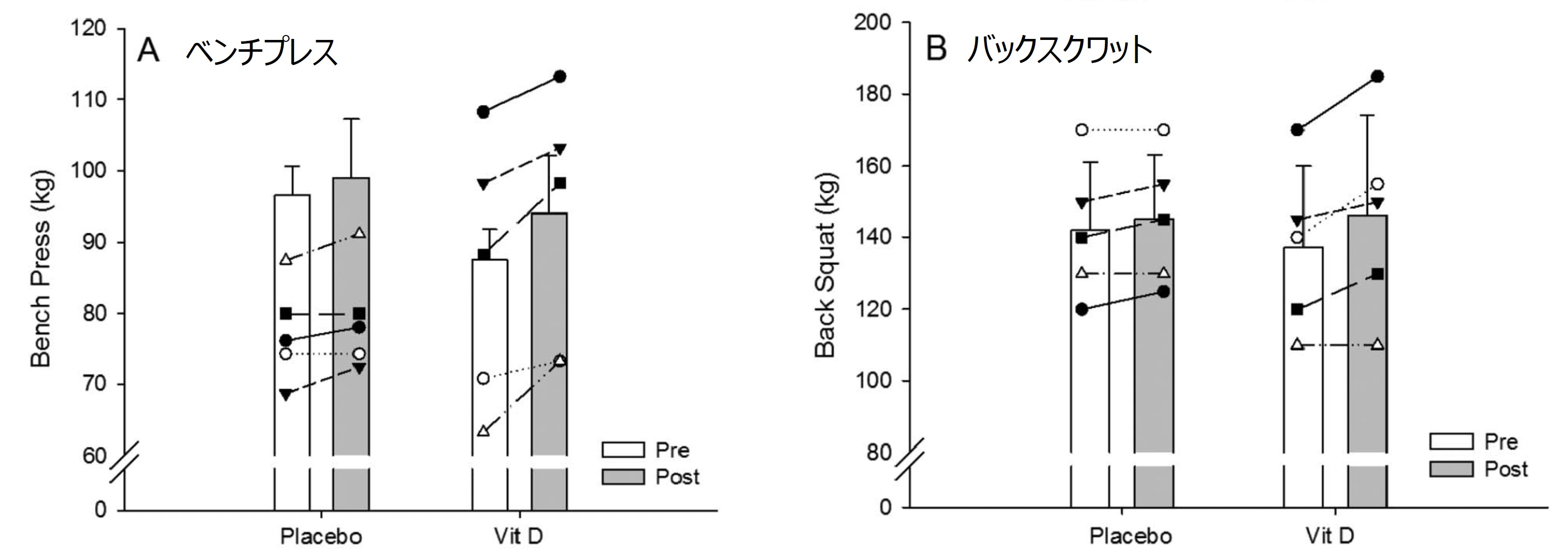
資料(8)より引用改編
Visserらは、55ー85歳の人を対象にしてビタミンDと握力(grip strength)・四肢骨格筋量(appendicular skeletal muscle mass)の関連について前向きに調査をしてしています(9)。
それによると、3年間の追跡でビタミンD血中濃度が低いほど、握力が低下している人の割合が有意に高くなっていました。また四肢骨格筋量は有意差はなかったものの、ビタミンDの血中濃度が低い人のほうが減少している傾向がありました。
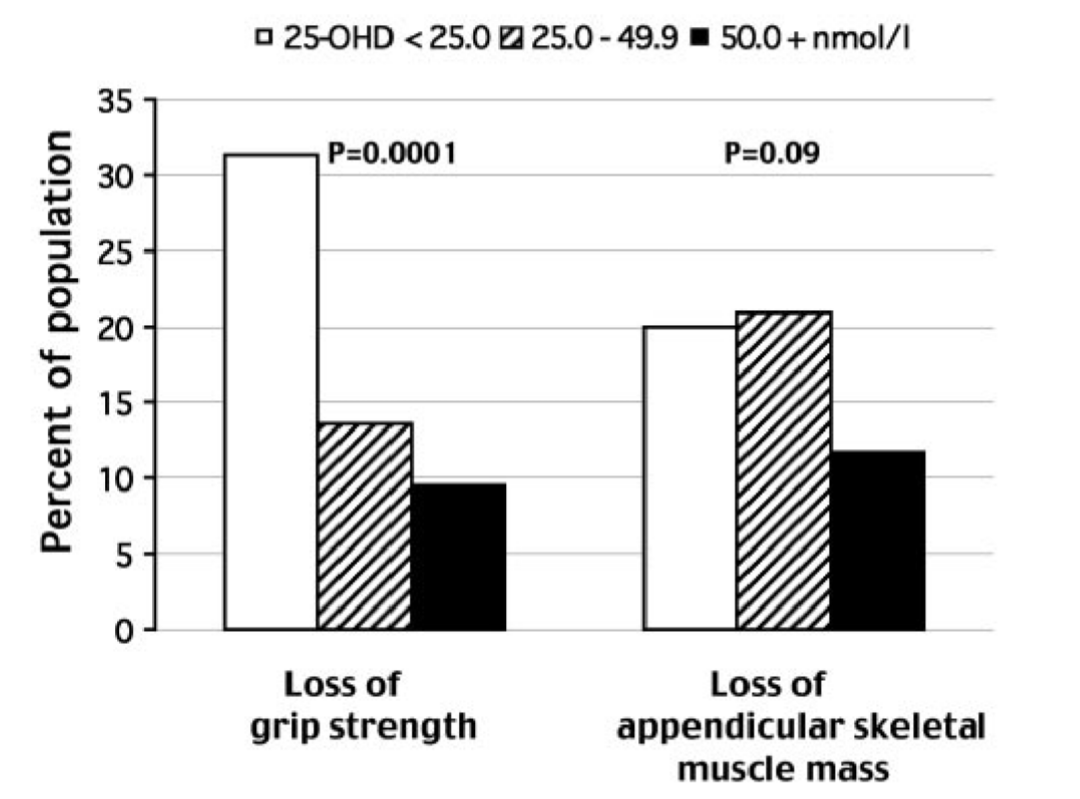
資料(9)より引用
さらに喫煙や肥満、身体活動量などを調整し分析すると、3年後の握力低下と四肢骨格筋量減少のオッズ比は以下のようになりました。
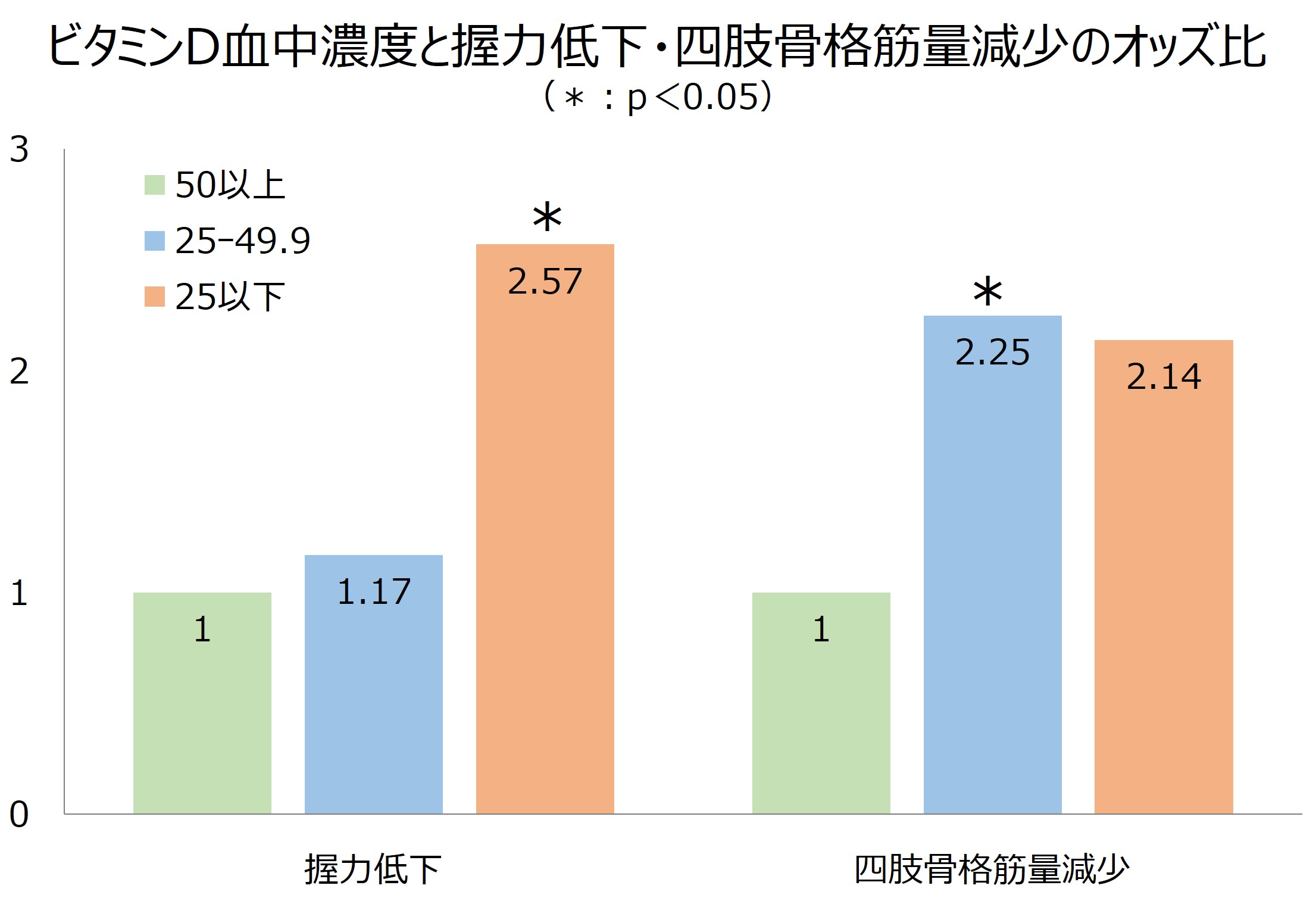
資料(9)より作成
つまり、ビタミンDの血中濃度が50nmol/L(20ng/mL)より低いと、握力低下や四肢骨格筋量の減少、いわゆるサルコペニアになりやすいということです。
ほかにも入院している60歳以上の人にビタミンDを投与して、筋力が向上するかどうか調査したRCTがあります(10)。ビタミンDを半年間、最初の2か月は15000IU、4か月は9000IUを投与し、股関節屈筋力(SFH)・膝関節伸展筋力(SKE)を評価しました(カルシウムはビタミンD群・プラセボ群どちらにも投与)。
結果は、プラセボ群では6ヶ月後のSHFおよびSKEの向上は認められませんでしたが、ビタミンD群ではSFHは16.4%(p = 0.0001)、SKEは24.6 %(p = 0.0007)有意に向上が認められました。
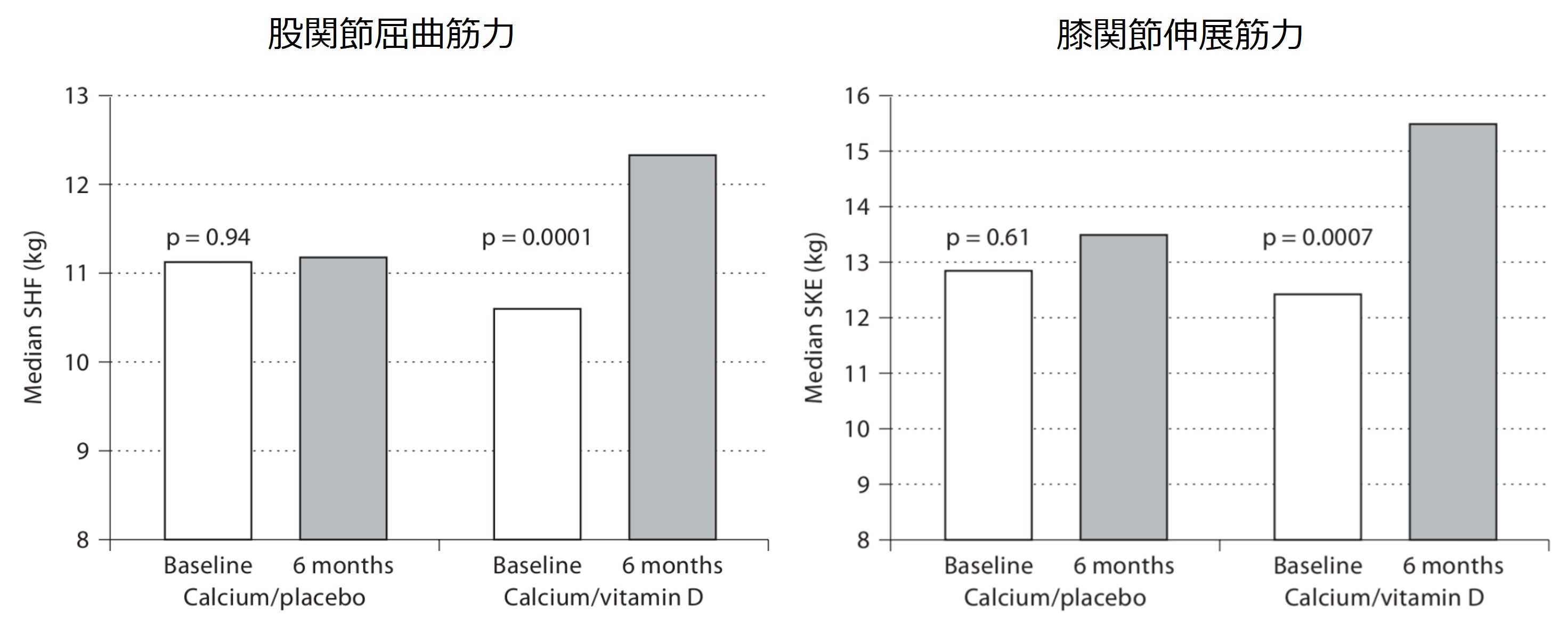
資料(10)より引用改編
また筋肉量、筋力、瞬発力にたいするビタミンDの投与効果を検討したシステマティックレビューがあります(11)。それによればビタミンDの効果は、わずかに筋力に認められ、筋肉量・瞬発力にたいしては効果は認められませんでした。
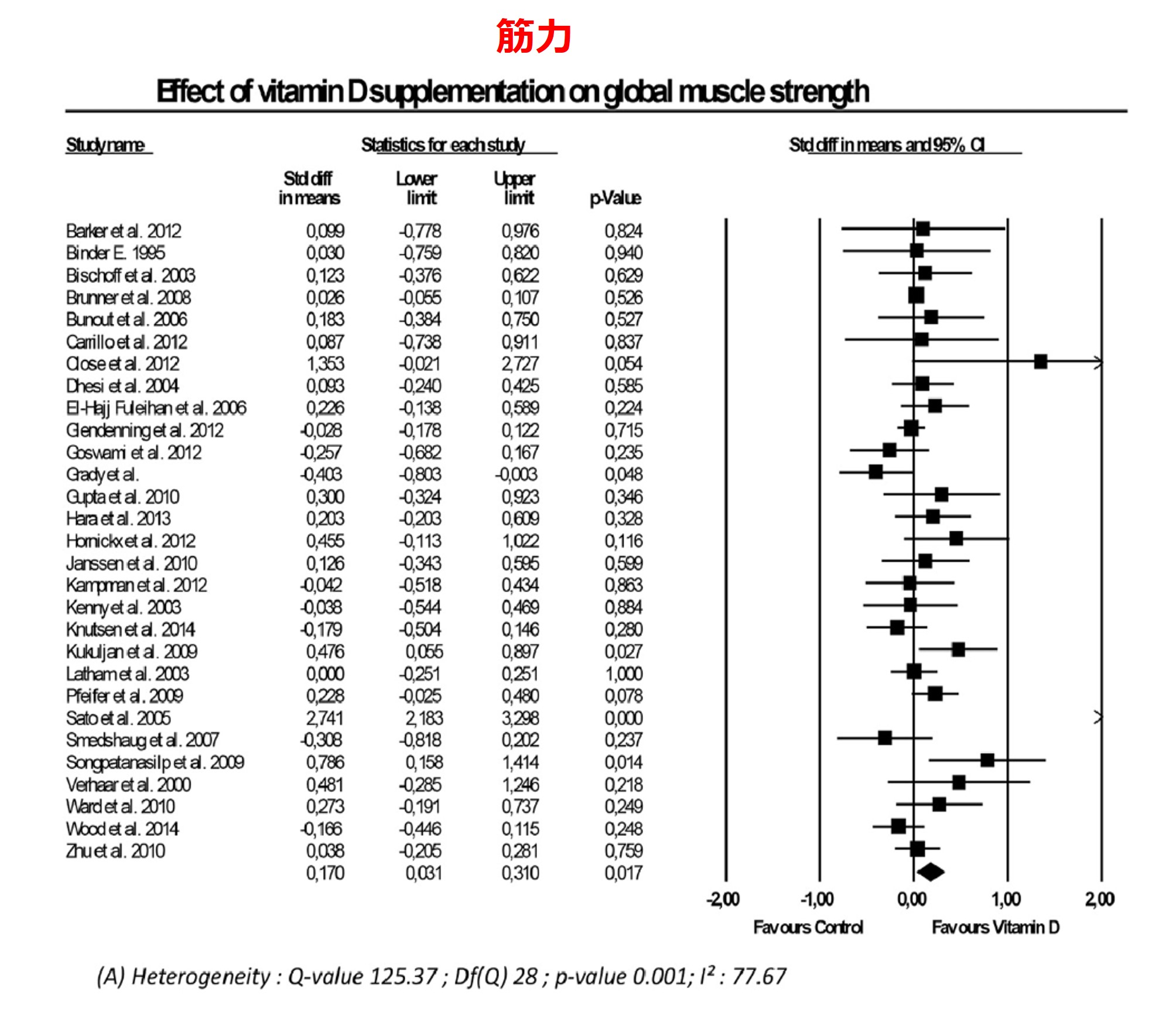
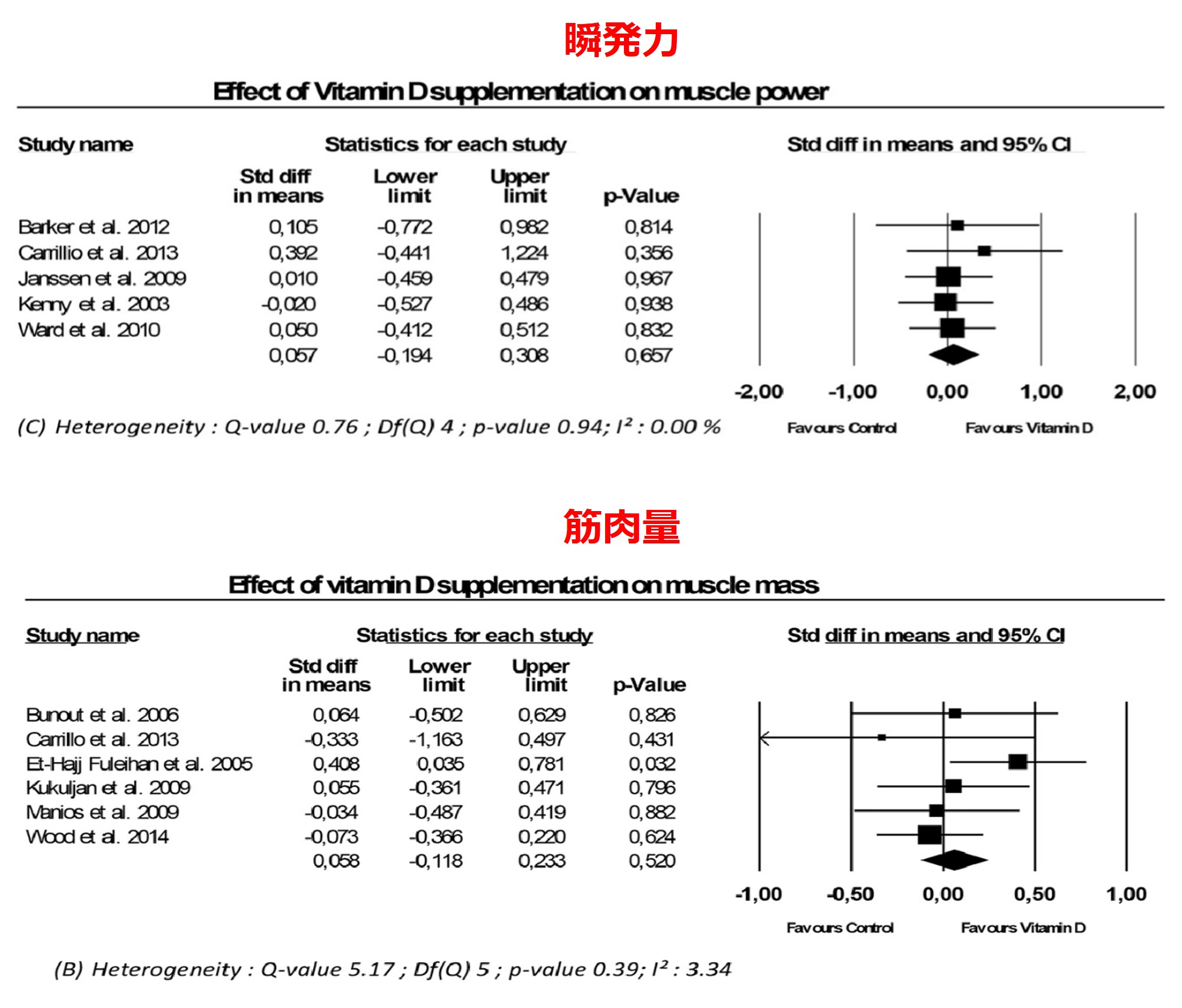 資料(11)より引用改編
資料(11)より引用改編
この報告では、25(OH)D濃度が30nmol/L(12ng/mL)以下の人、施設にいる人、入院している人、65歳以上の人で効果が出やすいことが示唆されています。まあ、12ng/mL以下というのは極度の欠乏状態なので、投与したら改善するのも自明かなと思ったりします。
筋力が増強するのは、ビタミンDが速筋に影響していることがいわれており、高齢者は速筋が低下しやすい傾向にあり、それゆえ効果が出やすいのかもしれません(12・13)。
◆骨粗鬆症とQOL
50歳以上の骨粗鬆症による骨折のない女性と脊椎や大腿骨頚部に骨折がある女性を比較したところ、骨折がある女性は有意に身体機能やQOLに低下が認められました(14)。
骨粗鬆症による骨折を防止することは、身体機能のみならず、QOLを維持するためにも重要なわけですね。
◆米国整形外科学会も推奨!ビタミンDによる医療費削減
今後、超高齢社会になり医療費が高騰していくなか、医療費を削減することは重要です。骨粗鬆症による骨折(大腿骨頚部・脊椎骨折)の年間医療・介護費用は、最大1兆円(7974~9895億円)とも推定されています(15)。
海外ではビタミンDによる医療費削減の試算がされています。『病気を遠ざける!1日1回日光浴』より引用します(改行は引用者による)。
アメリカでは骨粗しょう症に関して、2013年から2020年までビタミンDとカルシウムのサプリメントを使用した場合、18.6%のリスク減少と、年間15万件以上の発症回避ができるようになり、トータルで15憶2000万ドル(1ドル110円で約1672億円)のコスト削減が行えるとされています(CRNの資料より一部改変)。
さらにドイツでは、ビタミンDを有効的に摂取すると約400憶ユーロ(1ユーロ120円で約4800億円)の医療費が削減できるだろうという調査結果がでています(CNG Research)。
ビタミンDは安価ですし、それで医療費の削減ができるならすばらしいですよね。エビデンスも蓄積されてますし、こういう試みが国をあげて行われもいいような気がします。
米国整形外科学会が2014年に『Your Top Ten Bone and Joint Health Resolutions in 2014』というものを出しました(→米国整形外科学会HP)。骨と関節の健康問題について大切なことを10個挙げていますが、そのなかにビタミンDが含まれています。以下、引用します。
#8: Check your Vitamin D levels and start supplementation if warranted
Vitamin D is necessary for strong bones and muscles. Without Vitamin D, our bodies cannot effectively absorb calcium, which is essential to good bone health. Recent research supports that the body needs at least 1000 IU per day from diet and/or sunlight for good health. A simple blood test can reveal your Vitamin D level.
拙訳
#8:ビタミンDのレベルをチェックし、必要な場合は補充を開始しましょう。
ビタミンDは強い骨や筋肉に必要です。ビタミンDがなければ、良好な骨の健康に必要なカルシウムを、効果的に吸収することができません。最近の研究では、食事や日光から少なくとも1000 IU /日(25㎍)のビタミンDが必要であるとされています。簡単な血液検査でビタミンDのレベルを明らかにすることができます。
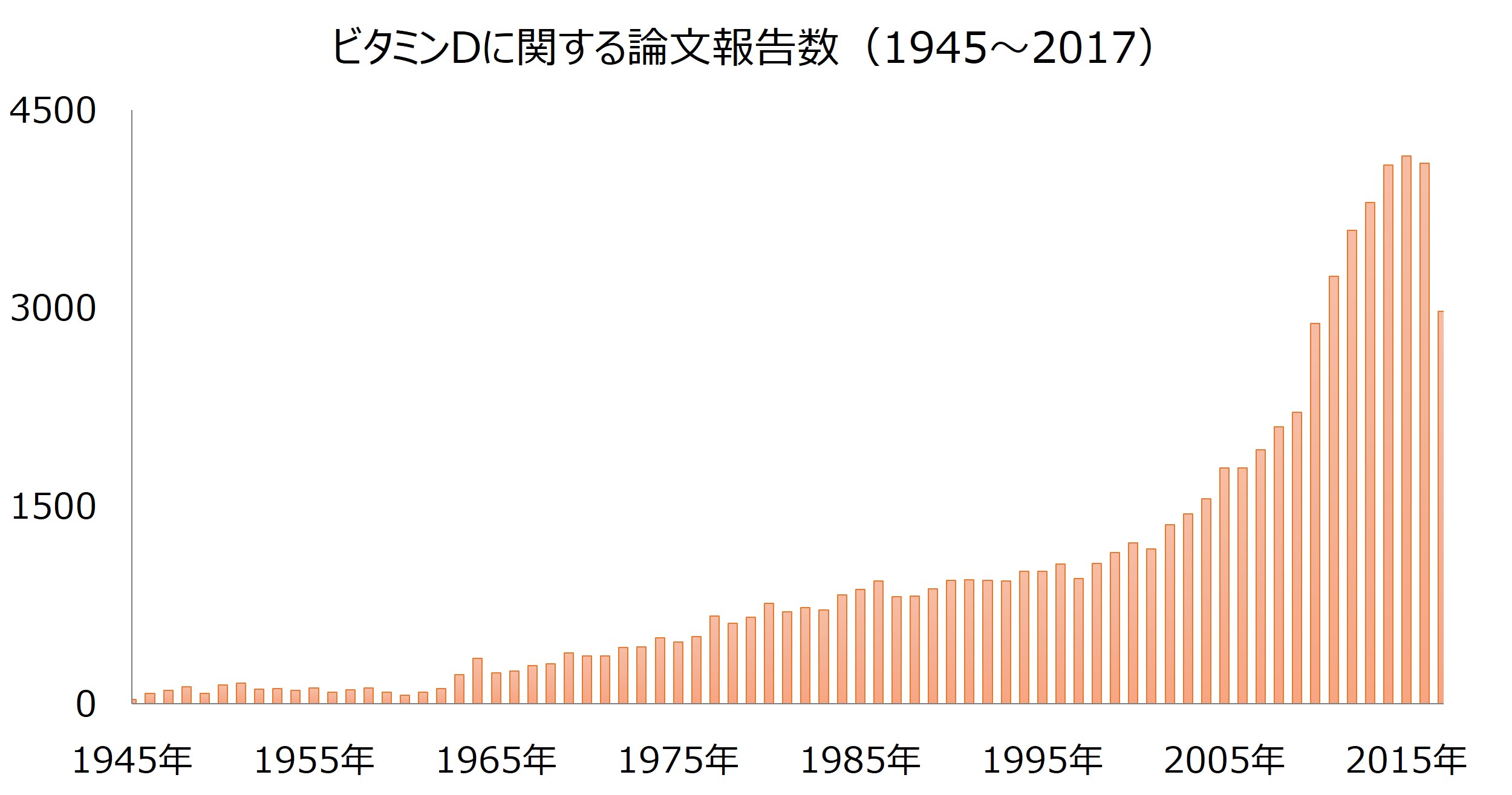
近年、ビタミンDに関する論文は増加傾向にあり、ビタミンCやビタミンAを超えています(2017年10月時点)。今後、さらなる有用な知見が増えていくことが予測されますね。
【資料】
(1)Undiagnosed vitamin D deficiency in the hospitalized patient.[PMID:15686300]
(2)Hydroxylase enzymes of the vitamin D pathway: expression, function, and regulation.[PMID:12055341]
(3)Prevention of nonvertebral fractures with oral vitamin D and dose dependency: a meta-analysis of randomized controlled trials.[PMID:19307517]
(4)Fracture prevention with vitamin D supplementation: a meta-analysis of randomized controlled trials.[PMID:15886381]
(5)Fall prevention with supplemental and active forms of vitamin D: a meta-analysis of randomised controlled trials.[PMID:19797342]
(6)Vitamin D treatment for the prevention of falls in older adults: systematic review and meta-analysis.[PMID:20579169]
(7)The vitamin D epidemic and its health consequences.[PMID:16251641]
(8)Assessment of vitamin D concentration in non-supplemented professional athletes and healthy adults during the winter months in the UK: implications for skeletal muscle function.[PMID:23083379]
(9)Low vitamin D and high parathyroid hormone levels as determinants of loss of muscle strength and muscle mass (sarcopenia): the Longitudinal Aging Study Amsterdam.[PMID:14671166]
(10)Treatment of vitamin D deficiency increases lower limb muscle strength in institutionalized older people independently of regular physical activity: a randomized double-blind controlled trial.[PMID:19729890]
(11)The effects of vitamin D on skeletal muscle strength, muscle mass, and muscle power: a systematic review and meta-analysis of randomized controlled trials.[PMID:25033068]
(12)Vitamin D and its role in skeletal muscle.[PMID:22968766]
(13)Athletic performance and vitamin D.[PMID:19346976]
(14)Impact of hip and vertebral fractures on quality-adjusted life years.[PMID:11846331]
(15)原田敦、骨粗鬆症の医療経済 ー疫学,費用と介入法別費用・効用分析ー、日老医誌 2005; 42: 596-608、2005
(16)病気を遠ざける!1日1回日光浴、斎藤糧三、講談社、2017
[ad#ad3]